Менингококковый менингит
 Менингококковый менингит является клинической формы генерализованной менингококковой инфекции. Заболевание имеет острую форму с общемозговыми и/или менингеальными симптомами и сопровождается токсемией и бактериемией.
Менингококковый менингит является клинической формы генерализованной менингококковой инфекции. Заболевание имеет острую форму с общемозговыми и/или менингеальными симптомами и сопровождается токсемией и бактериемией.Причина менингококкового менингита
Основным возбудителем считается грамотрицательный неподвижный менингококк, который сильно изменчив. Он сильно неустойчив к изменениям внешней среды: высыхание, холоду, солнечным лучам и губительной температуре выше 37 градусов. Микроб имеет капсулу, которая защищает его от поглощения фагоцитами, а так же других губительных воздействий. Менингококк токсичен из-за наличия липополисахариду, имеющего схожие свойства с эндотоксинами энтеробактерий. Однако его сила до 10 раз выше. Различают 11 типов менингококка: N, И0, 29У, У, Х, Z, D, С, В, А. На российской территории наиболее часто циркулирует менингококк серограппы А, встречаются штаммы С и В, которые чаще встречаются в Западной Европе.
Менингококк развивается в среде с добавлением желтка, молока, сыворотки, крови или асцитической жидкости. Это аэробный микроб, который комфортно себя чувствует и размножается при температуре человеческого тела и слабощелочной среде рН – 7,2…7,4.
Эпидемиология
Носителем и источником распространения заболевания является инфецированный человек и здоровый бактерионоситель. Последние считаются наиболее опасными, которые во время спорадической заболеваемости составляют до 2% всего населения.
Период вынашивания равняется 11 дням. Передается воздушно-капельным путем: при разговоре с больным, его чихании и кашле. Возбудитель очень нестойкий и поэтому не может передаваться контактным путем. Наиболее опасное расстояние – до 50 сантиметров.
Восприимчивость очень малая – до 0,5 %. Основными факторами, увеличивающие заражение являются:
концентрация микроба в воздухе;
скопление детей;
нарушение влажности и температурного режима в помещении;
длительное общение с больными;
Эпидемии наступают каждые 12 лет с продолжительностью до 6 лет. Однако демографические процессы способны снизить эти периоды.
Более 50 % больных составляют дети до 5 лет в зимний и весенний периоды.
Патогене менингококкового менингита
наличие менингококка на слизистых носа и рта сразу же приводит к 90% развитию заболевания, в остальных случаях появляется назофарингит. это зависит от бактерицидных свойств слизистой, антагонистическими характеристиками микроорганизма, клеточной защитой и другими защитными факторами.
Основной фактор патогенности – бактериальная капсула, защищающая микроб от фагоцитов, и эндотоксины, обуславливающие токсическое проявление. Если организм не ослаблен стрессом, другими заболеваниями, переохлаждением, то произойдет здоровое ношение микроба или его полная гибель. Если местный фактор защиты неэффективен, то менингококк вызывает воспалительные процессы с менингококковым незофарингита.
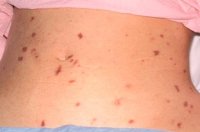
Часто менингококк минует местные барьеры защиты и попадает в кровь, что вызывает первичную бактериемию: изменение состава периферической крови, герпетические высыпания, геморрагическая экзантема и т.д. Она является кратковременным явлением, так как у заболевания недостаточно силы для своего дальнейшего развития.
Следующим этапом может стать воспаление мягкой мозговой оболочки или головного и спинного мозга. Такое развитие возможно только при анатомо-физиологических особенностях больного, из-за которых инфекция попадает с эти области. Могут возникнуть гнойный воспалительный процесс на некоторых оболочках основания мозга и нервов.
Симптомы заболевания
Инкубационный период развития инфекции – от 2 до 7 дней. Клиническая картина гнойной формы менингококкового менингита имеет 3 синдрома:
гипертензионный;
менингеальный;
инфекционно-токсический.
Основным является инфекционно-токсический. До развития менингита возможна гибель больного от интоксикации, а дети до года могут не иметь остальные синдромы.
Болезнь развивается быстро и внезапно. Повышается температура тела до 40 градусов, нарастает головная боль, озноб. Начинаются сильные головокружения и болевые ощущения при движении глазных яблок. Больной теряет аппетит, чувствует тошноту, сильную жажду и повторяющую рвоту.
Наблюдается гиперестезия на все внешние раздражители: свет, звук, прикосновения. Характерна гиперрефлексия сухожилий, признаки судорожной готовности, а иногда тонико-клонического судороги. У детей судороги являются первым признаком менингита. Для детей старшего возраста и взрослых они являются грозным симптомом.
Дети начинают быть заторможенными, оглушенными или вообще потерять сознание. В более старшем возрасте наблюдает бред, галлюцинации, двигательное беспокойства. Через 12 часов видны признаки поражения мозговой оболочки. После 24 часов наблюдается поза «легавой собаки». Тяжелая интоксикация ведет к полному отсутствию большинства рефлексов, поражаются многие черепные нервы, отек-набухание головного мозга, инфекционно-токсический шок.
Некоторые формы заболевания могут иметь высокую летальность – до 100%.
Лечение и прогноз
Раннее правильное лечение спасает жизнь больного и является определяющим фактором для благоприятного социально-трудовой прогноза. При острой форме заболевания назначают комплексную терапию с этиотропными и патогенетическими средствами.
Летальный исход наступает при инфекционно-токсическом шоке или набухании головного мозга. Сегодня довольно редко встречаются органические поражения. Остаточные признаки наиболее часто характерны при позднем лечении. Самыми распространенными нарушениями являются нервно-психические.
Категория:Инфекционные болезни