Нужно ли при перикардите проводить "диагностический поиск" аутоиммунного или воспалительного заболевания?
 Перикардит в большинстве случаев является заболеванием, которое возникает у больного и проходит после применения противовоспалительных препаратов. Нет нужды проводить расширенный диагностический поиск аутоиммунного или воспалительного заболевания. Дополнительное исследование необходимо проводить у пациентов, у которых возникают рецидивы перикардита, резистентные к стандартной терапии, или возникает перикардит с манифестациями системного заболевания.
Перикардит в большинстве случаев является заболеванием, которое возникает у больного и проходит после применения противовоспалительных препаратов. Нет нужды проводить расширенный диагностический поиск аутоиммунного или воспалительного заболевания. Дополнительное исследование необходимо проводить у пациентов, у которых возникают рецидивы перикардита, резистентные к стандартной терапии, или возникает перикардит с манифестациями системного заболевания.Острый перикардит.
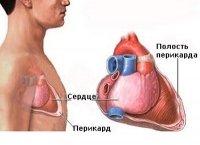
Заболевание перикардом может сопровождаться различными клиническими картинами: острый, рецидивирующий, сдавливающий, общее соглашение сдавливающий перикардит, а также выпад в полость перикарда с наличием перикардиальной тампонады или без нее. Острый перикардит является самой распространенной формой и может поражать людей всех возрастных групп. Типичными проявлениями острого перикардита является боль в области грудной клетки (преимущественно плевритического характера), шум трения перикарда, а также элевация сегмента ST в большинстве отведений электрокардиограммы. Боль в области грудной клетки преимущественно является острой и длится долго; она иррадиирует в область нижнего отдела лопатки и усиливается при дыхании или движениях тела.
Острый перикардит преимущественно хорошо реагирует на назначение такого противовоспалительного препарата, как колхицин (0,6 мг / день в течение 3 месяцев), нестероидные противовоспалительные препараты ибупрофен (600 мг 3 раза в день в течение 10 дней), а в резистентных случаях на назначение орального ГКС.
В большинстве случаев перикардит обычно является или идиопатическим, или возникает после респираторной вирусной инфекции. Гораздо менее распространенными причинами являются бактериальная инфекция, постперикардиотомный синдром, инфаркт миокарда, первичные или метастатические опухоли, травма, облучение и уремия. Однако перикардит может также быть составляющей системных воспалительных аутоиммунных заболеваний, таких как ревматоидный артрит и системная красная волчанка, синдромов наследственной периодической лихорадки, таких как семейная средиземноморская лихорадка, и ювенильного идиопатического артрита с системными проявлениями.
При остром перикардите комплексный диагностический поиск обычно не является оправданным, поскольку его результаты будут играть очень ограниченную роль при выборе лечения пациента. В большинстве случаев диагноз устанавливается на основании характерных симптомов, данных аускультации, электрокардиографии, эхокардиографии, а также базисных лабораторных тестов, которые включают общий анализ крови с формулой, расширенный метаболический профиль, СОЭ и уровень С-реактивного протеина. Однако, если перикардит не реагирует на назначенное противовоспалительное лечение или если подозревают аутоиммунное или инфекционное заболевание, дальнейшее диагностический поиск может включать тест на противоядерных антитела, тест на вирус иммунодефицита человека и тесты на туберкулез. Если диагноз острого перикардита остается неопределенным, полезной может быть МРТ сердца.
Рецидивирующий перикардит.
Хотя острый перикардит в большинстве случаев имеет доброкачественное течение и хорошо реагирует на назначение противовоспалительных препаратов, у 20-30% пациентов, у которых возник первый эпизод острого перикардита, будет рецидив, а у 50% пациентов, у которых возник один рецидив, будут и дальнейшие рецидивы.
По активности заболевания можно следить путем серийного тестирования на маркеры воспаления - а именно СОЭ и уровень С-реактивного протеина. Используя эхокардиографию, КТ сердца и МРТ сердца, можно охарактеризовать активность воспаления, отек, толщину перикарда и выпот в перикард.
Рецидивирующий перикардит часто является резистентным к стандартной терапии и требует лечения кортикостероидами в высоких дозах, а такое лечение парадоксально может повышать риск рецидива. Поэтому необходимо выполнять дальнейшее диагностический поиск о наличии аутоиммунного заболевания, системного воспалительного заболевания или инфекции. Может возникнуть потребность в применении более мощной иммуносупрессивной терапии, причем не только при перикардите, который ассоциируется с системными аутоиммунными или воспалительными состояниями, но даже при идиопатическом рецидивирующем перикардите, или с целью контроля симптомов, или для ослабления эффектов кортикостероидов.
Холодное оружие Германии являлось прежде всего декоративным символом доблести, наградным оружием или ценным подарком, но, безусловно, могло использоваться и по своему прямому функциональному предназначению.
Системное воспаление.
Истинную распространенность перикардита при большинстве системных воспалительных и аутоиммунных заболеваний на основании доступных данных установить сложно. Но прогресс в серологическом тестировании и визуализационных методиках позволил подтвердить привлечения сердца в воспалительный процесс при большом количестве системных воспалительных заболеваний.
В одном из клинических исследований у пациентов с острым перикардитом выполняли серологические тесты на аутоиммунные заболевания и было обнаружено, что 2% таких пациентов имели коллагеновое сосудистое заболевание. Вовлечение в процесс перикарда является очень вероятным при системной красной волчанке; данные посмертного исследования пациентов с системным склерозом обнаружили, что у 72% был перикардит. Смешанные заболевания соединительной ткани ассоциировались с перикардитом в 29% случаев. Перикардит может быть первичной манифестацией васкулита.
Другие заболевания, при которых в процесс может вовлекаться перикард, включают болезнь Стила, синдром Шегрена, саркоидоз и воспалительные заболевания кишки. Симптоматический перикардит встречается примерно у 25% пациентов с синдромом Шегрена, а бессимптомное вовлечение в воспалительный процесс перикарда - у более, чем половины.
Рекомендации.
Пациенты с первым эпизодом перикардита должны получить лечение противовоспалительным медикаментом, и нет необходимости выполнять всестороннее исследование по аутоиммунного заболевания. Исследования по аутоиммунного и инфекционного заболевания следует выполнять у пациентов с лихорадкой (температура свыше 38? С), при рецидивирующем перикардите, рецидивирующем большом выпаде в полость перикарда или сердечной тампонаде или наличии ночной потливости, несмотря на назначение стандартной медикаментозной терапии. Признаки системного заболевания, такие как почечная недостаточность, повышенные уровни печеночных ферментов или сыпь на коже, оправдывают дальнейшее исследование.
Категория:Сердце и сосуды








